「骨粗しょう症」という病名は聞いたことがあるけれど、高齢者の病気だろうし自分にはまだ関係ない。そう思っている人は多いのではないでしょうか。重篤な病気ではないととらえている人もいるかもしれませんが、骨粗しょう症による骨折が引き金となって寝たきりになったり、骨折を繰り返したりすることもあり、健康への影響はかなりのもの。また、骨量や骨密度は女性ホルモンの影響を大きく受けるため、とくに40代以降の女性は気をつけたい病気です。
骨粗しょう症予防は、症状が出る前からの対策がなによりも重要です。正しい知識を身につけて、生涯自分の足で歩ける丈夫な体づくりを目指しましょう。
骨粗しょう症とは?
骨粗しょう症とは、骨量が減少して骨がスカスカになり、もろくなる病気です。原因は、女性ホルモンの減少や遺伝、栄養・運動不足、喫煙、飲酒などで、痛みなどの自覚症状がないため、気づかないうちに進行していくのが特徴のひとつ。そのため、骨折をして医療機関を受診し、初めて発覚することもあるのです。
日本国内の骨粗しょう症患者数は約1,280万人ともいわれ、うち女性は約980万人。女性が要介護になる原因の第3位である「骨折・転倒」の背景には、多くの場合、骨粗しょう症が隠れていると考えられています(令和元年版高齢社会白書より)。
女性が骨粗しょう症になりやすい理由
骨粗しょう症患者に女性が多いのは、女性ホルモンが骨の代謝を司っているからです。そもそも骨は一度できたらずっとそのままではなく、古くなると壊され、新しくつくられるサイクルを繰り返しています。3〜4か月でひとつの骨が新しくなり、3〜4年で全身の骨が新しく生まれ変わっているのです。
一般的に骨密度(骨を構成するカルシウムなどのミネラル成分の詰まり具合)は、10代の成長期に適切な栄養をとり、運動をしたり日光に当たったりすることで高まり、女性の場合は20歳ごろにピークを迎えます。そしてピークを迎えたあとは女性ホルモンの作用によって、骨密度が維持されます。
しかし、30代後半以降になると、女性ホルモンの分泌は徐々に減少し、古くなった骨を壊す破骨(はこつ)細胞の働きが活発になります。次第に骨を壊すスピードに対して新しい骨をつくるスピードが追いつかなくなり、骨密度が低下してしまうのです。
そして女性ホルモンが一気に減少するのが閉経前後。平均的には50歳で閉経を迎えますが、その前後の5年間をあわせた更年期の10年間で、骨密度は約20%低下するといわれています。
骨密度が低下し始めると、再度骨密度を高めることは難しくなるため、閉経前に骨密度の低下をできる限り食い止めることが大切です。
起こる前に避けたい「骨折の連鎖」
骨粗しょう症による一番の問題は、骨折のリスクが高まることです。とくに体のなかで一番大きな骨である、太ももの骨「大腿骨(だいたいこつ)」や、体を支える「腰椎(ようつい)」などを骨折すると、寝たきりになるリスクが高くなります。
また、一度骨折をすると起こりやすくなるのが、「骨折の連鎖(ドミノ骨折)」と呼ばれる現象です。たとえば、大腿骨を骨折すると、ほとんどの場合手術が必要になり、術後は運動量が減ることで筋力が低下。体のバランスをとりづらくなって転びやすくなるため、再び骨折をしやすくなってしまいます。
背骨も連鎖が起こりやすい部分です。背骨を1か所骨折すると、背骨にかかる力のバランスが崩れ、骨折した付近の骨に大きな負荷がかかるようになってしまいます。もろくなった骨に無理な力が加わることで、さらなる骨折が引き起こされることもあるので、いかに最初の骨折を予防するかが重要なのです。
「いつのまにか骨折」をしてしまう可能性も
骨粗しょう症による骨折には、「いつのまにか骨折(骨粗しょう症性脊椎圧迫骨折)」と呼ばれる、気づかないうちに微細な圧迫骨折を起こしてしまうものもあります。これは背骨に起こることが多く、もろくなった背骨が重力によって知らない間に骨折し、放置すると徐々に背中が曲がってしまう場合もあります。
さらに、背中が曲がることで姿勢が悪くなり、腰痛を引き起こしたり、まっすぐ歩けなくなったりすることも。筋力が弱いと、重力に負けて背中が曲がりやすくなってしまうため、圧迫骨折により背中が曲がってしまうかは、骨粗しょう症に加えて筋力や運動習慣も関係しています。
手首や腕の付け根も骨折しやすい
骨密度の低下は全身の骨に起こるため、あらゆる部位の骨折のリスクが高くなります。手首や腕の付け根も、骨粗しょう症による骨折が起こりやすい部位です。
リスク要因は大きく2つに分けられる
骨粗しょう症になりやすいリスク要因には、取り除ける可能性があるものと取り除けないものがあります。
取り除けないリスク要因は「遺伝、性別、年齢など」
取り除けないリスク要因のなかでも最も大きな影響を及ぼすのが遺伝で、とくに母親が骨粗しょう症の場合、発症リスクが高まることが知られています。骨密度には女性ホルモンが大きく関わっていると先述しましたが、病気により卵巣を切除した場合にも、女性ホルモンの分泌は減少します。これらの条件に該当する場合には、より自分の骨に意識を向けておくとよいでしょう。
取り除ける可能性があるリスク要因は「生活習慣」
ふだんの食生活や運動量、喫煙・飲酒の量は骨の状態に影響します。ただ、これらは遺伝、性別、年齢などと異なり、基本的には自身でコントロールすることが可能です。
骨の材料になる栄養が不足すると、当然ながら新しい骨がつくられずに骨密度が低下してしまうため、日々の栄養バランスは重要です。カルシウムやタンパク質のほか、ビタミンD、ビタミンK、マグネシウムなどのさまざまな栄養素をバランスよく摂ることや、カルシウムが流出してしまう過度な飲酒や喫煙を控えることが大切です。
なお、ビタミンDは、日光に当たることでも生成されます。日焼けをしない程度に、積極的に陽の光を浴びるように心がけてみるとよいでしょう。
また、運動不足も骨粗しょう症の発症に関わります。成長期はもちろん20~30代の間に運動不足が続くと、年齢を重ねてから骨密度が低下したときに、リスクが増大するのです。
骨は刺激を受けると強くなる性質があるため、運動で骨に刺激を与えることが大切です。運動を取り入れる際は、ウォーキングやランニングなどの有酸素運動と、筋力トレーニングを組み合わせるとより効果が期待できるでしょう。
妊娠中のやせすぎが胎児の骨に影響を与える可能性も
最近は、妊娠中のお母さんが過度にやせてしまうと、その子どもの骨粗しょう症リスクが高まるという指摘もあります。妊娠中の栄養管理は、お母さんだけでなく子どもの骨粗しょう症予防にとっても大切であることを意識しておきましょう。
成長期の生活習慣も未来の骨に影響する
成長期に過度なダイエットをして骨密度が高まらないと、年齢を重ねて骨密度が低下したときに、骨粗しょう症を発症しやすくなってしまう可能性があります。また、子どものころの偏食や成長期に運動習慣がないこともリスク要因のひとつです。
40歳を過ぎたら検査を受けよう
40歳を過ぎたら一度、骨粗しょう症の検査を受けてみるのがおすすめです。閉経前の骨密度を測定しておくことで、将来骨粗しょう症になる可能性をある程度予測できるためです。もし発症リスクが高いとわかれば、早めに対策したり治療を始めたりすることもできます。
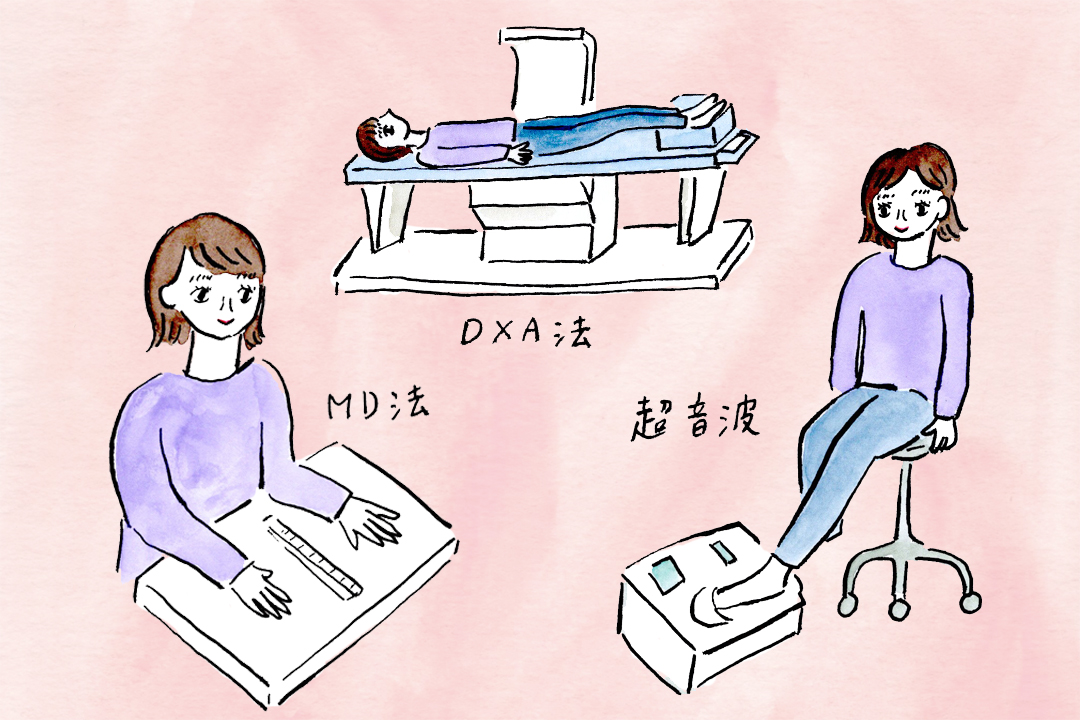
骨粗しょう症の検査は大きく分けて「エックス線を使う方法」と「超音波を使う方法」の2種類があり、検査は整形外科で受けられます。そのほか、健康診断や人間ドックなどで受けられることもあるので、事前に調べておくといいでしょう。
エックス線を使う方法には、微量な2種類のエックス線を照射して腰椎と左大腿骨の骨密度を測定するDXA(デキサ)法や、手の骨密度を測定するMD法などがあります。DXA法は、ほかの検査方法と比較してより精度の高い測定が可能といわれています。そのため、最終的な骨粗しょう症の確定診断や、治療を始めたあとの効果判定にはDXA法が用いられます。
また、DXA法以外はスクリーニング検査と呼ばれていて、骨粗しょう症の可能性があるかどうかを確かめるための検査となります。スクリーニング検査のなかでも、超音波でかかとの骨密度を測定する方法は最も気軽に受けられるもので、自治体や薬局の健康フェアなどで測定できることもあります。まずはスクリーニング検査を受けてみて、骨粗しょう症の可能性があると診断された場合はDXA法でより正確な検査を受けるのもよいでしょう。
20〜30代も骨粗しょう症の検査を受けられる?
20〜30代の方でも、骨粗しょう症のリスクが気になる場合は検査を受けることができます。ただし医療機関で検査を行う場合、甲状腺の病気を患っていたり、過去に骨折したことがあったりする方以外は、保険適用で検査を受けるのは難しいこともありますので、医師に確認をしましょう。
骨粗しょう症の治療。発症したら治療を続ける必要がある?
骨粗しょう症は、一度発症したら基本的には生涯にわたって治療を続ける必要があります。骨粗しょう症の治療薬は大きく分けて、「骨吸収抑制剤」と「骨形成促進剤」の2種類です。
骨吸収抑制剤(飲み薬)
骨が壊れるのを防ぐ飲み薬で、骨粗しょう症の治療を初めて受ける方などが使用するものです。
骨形成促進剤(注射)
新しい骨をつくる働きを促す薬で、注射によって投与が行われます。基本的には、骨粗しょう症による骨折を起こしたことがあるといった、ある程度症状が進行した方に使います。
ビタミンDの併用、ホルモン補充療法を用いる場合も
骨形成促進剤や骨吸収抑制剤による治療効果を高める目的で、ビタミンDを併用することもあります。ビタミンDは医薬品のほか、サプリメントを使うことも。そのほか、更年期症状が強い骨粗しょう症の方に対しては、ホルモン補充療法を実施することもあります。
いまの自分自身の骨を大切にすることは、未来の骨の健康に続いていて、ひいては生涯自分の足で歩けることにつながります。トラブルが起きていないうちに骨密度検査を受けるなど、ぜひ、骨に意識を向けてみてください。
今回の特集「骨と筋肉、見落としてない?」では、骨と筋肉をさまざまな角度からとらえた記事を公開しているので、ぜひあわせてご覧ください。
- 私たちの体を支える!骨と筋肉のつくり、役割を知ろう
-
私たちが生きていくためには、呼吸や水分・食事の摂取、睡眠が欠かせません。では、こうした行動ができるのはなぜでしょうか。それは、骨や筋肉が私たちの体を支えたり、動作に必要な部位を動かしたりしてくれているからです。https://helico.life/monthly/230304bonemuscle-kiso/
いま、あなたがこの文章を読んでいる間も、骨が体全体を支え、呼吸や目を動かすための筋肉が働いています。本記事では、私たちの日々の生活の動作に欠かせない「骨」と「筋肉」について解説します。
- 顔のシワやたるみは骨が原因?骨と美容の意外な関係
-
シワが気になる、肌がたるんできている。このような顔まわりの悩み、じつは「骨」が密接に関わっているのをご存知ですか? 骨量の減少や骨の質の低下は加齢にともない全身で起こりますが、なかでも顔の骨は、ほかの部位の骨よりも早く減少することがわかっているのです。顔の骨の減少がたるみにつながるメカニズムや、健康的な骨を維持するために意識したいケアについて、「骨美容」を提唱する、女性のための整形外科「ゆりクリニック」の院長 矢吹有里先生にお話をうかがいました。https://helico.life/monthly/230304bonemuscle-bonebeauty/
- 大人も子どもも要注意!ロコモティブシンドロームとは
-
みなさんは「ロコモ(ロコモティブシンドローム)」という言葉を聞いたことがありますか? なんだかかわいらしい響きに聞こえますが、ロコモとは、筋力低下や骨の病気などに伴い、立ったり歩いたりする能力が低下している状態を指します。自分はまだ若いから大丈夫! と思った方も要注意。近年は新型コロナウイルス感染症の影響や生活様式の変化により、「子どもロコモ」など、高齢者以外の世代でもロコモが懸念されています。ロコモが進行すると将来、介護が必要になるリスクが高まってしまうので、若い世代から予防を意識することが大切です。https://helico.life/monthly/230304bonemuscle-locomo/
本記事では、子どもから大人まで誰もがなり得るロコモについて、基礎的な情報を解説します。
- 教えてくれたのは・・・
-

- 矢吹 有里先生
- ゆりクリニック院長
東京女子医科大学卒業後、慶應義塾大学整形外科学教室に入室。整形外科医として国立病院機構東京医療センターなどで勤務ののち、東京都済生会中央病院整形外科医長を経て、2017年11月、女性のための整形外科「ゆりクリニック」を開院。日本整形外科学会専門医、日本抗加齢医学会専門医、日本骨粗鬆症学会会員、日本骨代謝学会会員。












